7 важнейших достижений отечественной медицины
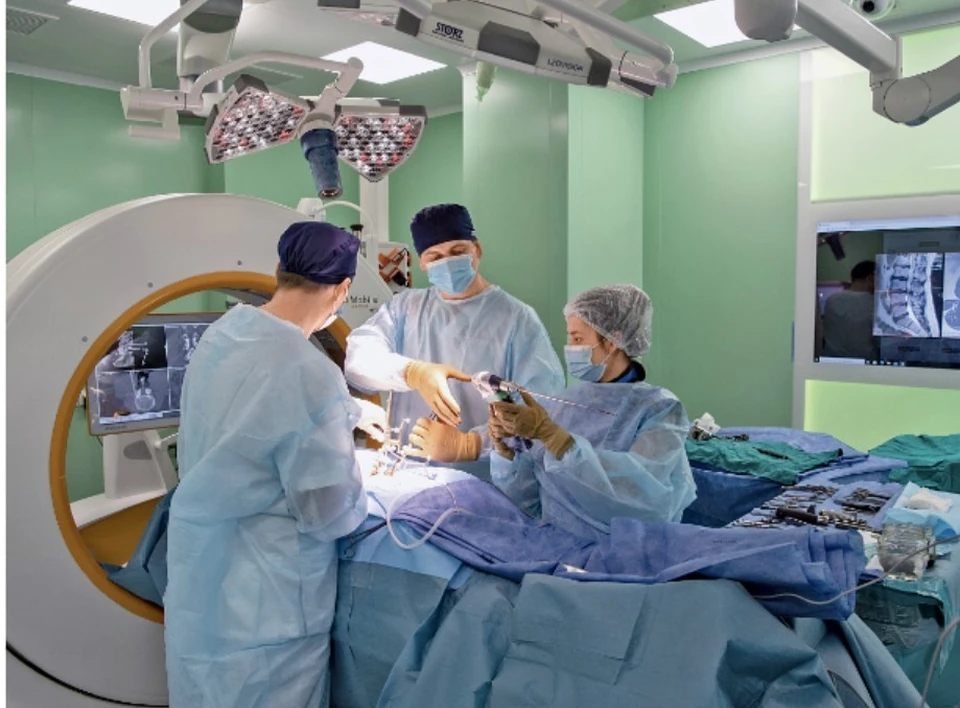
Делать операции на внутренних органах через небольшие проколы хирурги научились давно. А теперь их стали делать и пациентам с онкологией.
И это отнюдь не случайно. После окончания пандемии COVID-19 большинство врачей и ученых вернулись к прежней деятельности –
к отложенным исследованиям, к плановым операциям, требующим серьезной подготовки. И результаты не заставили себя ждать.
Сложно понять, какое из достижений российских врачей было самым-самым, поэтому перед вами не рейтинг, а, можно сказать, коллекция удивительных открытий и изобретений 2022 го-
да. А сколько разработок наметилось в фармацевтической отрасли – и не перечесть! Но удел лекарственных препаратов – масса клинических испытаний, которые они еще могут и не пройти. Поэтому рассказываем о том, что уже вошло в практику или будет внедрено в ближайшее время.
1. Операция еще не рожденному ребенку
В Педиатрическом университете Минздрава России выполнили уникальную внутриутробную лапараскопическую операцию при спинномозговой грыже. На 18-й неделе беременности у плода диагностировали тяжелый порок развития – расщепление позвоночника. Это один из самых серьезных дефектов нервной трубки плода, когда в неразвитых позвонках формируется спинномозговая грыжа. В данном случае в составе грыжи находились спинной мозг и нервы, и она росла вместе с ребенком в утробе.
Обычно детей с расщеплением позвоночника оперируют в первые сутки после рождения. Однако дородовое решение проблемы может способствовать улучшению неврологического развития ребенка в будущем. Поэтому врачи приняли решение оперировать младенца внутриутробно.
– Для проведения внутриутробного оперативного вмешательства была выполнена полная замена околоплодных вод на углекислый газ, что позволило хирургам произвести эту ювелирную операцию, — рассказал главный врач клиники Педиатрического университета Минздрава России Виталий Резник. – В ходе операции ребенок не получал переохлаждений, угроз инфекций. После завершения внутриутробного этапа операции воды восполнили теплым многокомпонентным раствором.
Операция была выполнена на 24-й неделе беременности и продолжалась 10 часов. Вес прооперированного ребенка составлял 560 граммов.
Такая операция – первая в российской практике. В мире подобных операций также сделаны считанные единицы.

В случае серьезных патологий проведение операций внутриутробно может решить многие проблемы с дальнейшим развитием ребенка.
Фото: Shutterstock
2. Удаление опухолей без шрамов
Хирурги уже давно научились удалять аппендикс, камни из протоков и желчного пузыря через небольшие проколы, когда на теле даже не остается шрама, лишь небольшая звездочка в том месте, куда вводили инструменты. Такие операции называются малоинвазивными, то есть с минимальным вмешательством в человеческий организм.
Но в онкологии все намного сложнее – часто опухоль прорастает в ткани, чего не покажет МРТ или КТ, а видно только, когда человек уже лежит на операционном столе.
– В 2022 году в нашем центре была проведена первая трансоральная операция на щитовидной железе, – рассказал главный онколог Минздрава России, академик РАН, руководитель НМИЦ радиологии «Национальный медицинский исследовательский центр радиологии» Андрей Каприн. – Раньше для удаления опухоли на щитовидной железе приходилось делать надрез на шее, который потом был, конечно, очень заметен. Впервые у нас была проведена операция через небольшой надрез между десной и нижней губой. Использовались видеоэндоскоп, ультразвуковые ножницы и, конечно, золотые руки хирургов. 62-летняя женщина сейчас в стойкой ремиссии. И эта же операция ребенку впервые в мире была проведена тоже у нас, в России. За таким уникальным опытом к нам обращаются зарубежные коллеги из Франции, Германии. И, конечно, мы охотно им делимся. Ведь рак — наш общий враг.
3. Нейропротезы ставят на ноги
В начале этого года регистрационное свидетельство было выдано портативному спинальному нейропротезу, который сможет помочь в реабилитации после инсульта и детям с ДЦП. Устройство стимулирует структуры спинного мозга с помощью специально разработанной электродной матрицы. Работает комплексно через многоуровневую стимуляцию спинного мозга в сочетании со специальными упражнениями. Аналогов в мире, подчеркивают разработчики, на сегодняшний день просто нет.

Нейропротез помогает при реабилитации после инсульта и детям с ДЦП.
Нейропротез помогает восстановить двигательные функции и заново активировать врожденные движения рук и ног. Комплексное воздействие позволяет реабилитировать больных даже в очень тяжелом состоянии, у 80% пациентов сохраняется долгосрочный эффект. Кроме того, спинальный нейропротез адаптирован для восстановления детей с ДЦП. Устройство можно использовать не только в условиях клиник, но и дома.
Кстати, FDA (агентство Мин-здрава США) назвало, в свою очередь, «медицинским прорывом года» межпозвонковый имплант, который помогает избавиться от паралича при травмах позвоночника после аварий или падений. Его разработала команда Швейцарского федерального технологического института. Устройство принимает и интерпретирует сигналы, идущие из головного мозга, и передает их нервным окончаниям в спинном мозге, которые сохраняются после травмы. Это позволяет пациентам даже с полным параличом частично восстановить чувствительность и подвижность нижних конечностей.
4. Механическое сердце спасает детей
Российские врачи и ученые разработали и создали первый в мире искусственный левый желудочек сердца. Он необходим детям с необратимыми пороками, хронической недостаточностью и другими проблемами сердца, которые остро нуждаются в трансплантации, но по возрасту и физическим характеристикам пока для нее не подходят.
Проблема в том, что ребенку могут пересадить только сердце взрослого донора. И чтобы оно «поместилось» в ребенка, подошло ему, он должен быть уже почти взрослым, то есть как минимум 14-летним. Но у многих детей настолько серьезные проблемы, что они попросту не доживают до трансплантации...
– Несколько лет назад мы изобрели и вживили первый в мире искусственный желудочек 12-летнему мальчику, – рассказал академик РАН, директор НМИЦ трансплантологии и искусственных органов им. В.И. Шумакова Сергей Готье. – Называется он «Дон-3» и разрабатывался специально для лечения критической сердечной недостаточности. Длина прибора 55 мм, диаметр 24 мм, вес 90 граммов. Благодаря искусственному желудочку мальчик благополучно подрос, и в 2022 году ему пересадили донорское сердце. Клинические испытания этого прибора закончены, и теперь он будет спасать детей, которым необходимо дожить до трансплантации. Сейчас разрабатывается новая модель еще меньших размеров, чтобы помогать еще более младшим детям.
Без искусственного левого желудочка сердца многие больные дети не могли бы дождаться трансплантации
ДОСЛОВНО

Сергей Готье, академик РАН, директор НМИЦ трансплантологии и искусственных органов им. В.И. Шумакова:
— Успех программы трансплантации сердца обусловлен высокой организацией и слаженностью работы большого количества клинических и научных подразделений, объединяющих специалистов разного профиля — от реаниматологов, кардиологов и кардиохирургов до лаборантов, функционалистов, патологоанатомов, а также среднего и младшего медицинского персонала. В нашем НМИЦ этот мультидисциплинарный подход хорошо отработан: из 300 пересадок сердца в год более 200 проводится именно в нашем центре.
5. Прицельный удар по раку
О таргетной (точечной, прицельной) терапии рака говорят уже не первый год. Но именно в прошлом году в России наметилась позитивная тенденция в лечении одной из наиболее распространенных его форм – рака простаты. При этом заболевании появляется очень много простат-специфического мембранного антигена (ПСМА). Он находится в аденокарциномах – раковых клетках – простаты. Именно на эту «мишень» и направлена таргетная терапия препаратами с Лютецием-177.
Радиоактивный элемент Лютеций-177 обладает способностью разрушать раковые клетки, а специфический компонент препарата – это фактически самонаводящаяся ракета, которая прикрепляется именно к раковой клетке. Промежуточные исследования, прошедшие в 2022 году, показывают, что такая терапия эффективна в 80–90% случаев.
Раньше лечение этими препаратами было возможно только за рубежом, сейчас – и в России.
6. Вакцина от аллергии
О разработке гипоаллергенных вакцин нового поколения, которые можно применять не только для терапии, но и для профилактики аллергии, рассказал заместитель директора по науке и инновациям Государственного научного центра «Институт иммунологии» Федерального медико-биологического агентства, иммунолог Игорь Шиловский.
– Классические вакцины основаны на экстрактах самих аллергенов, то есть содержат активный раздражитель. Это лечение называется АСИТ (аллерген-специфическая иммунотерапия): в организм вводятся небольшие дозы аллергена, тем самым вырабатывая у него нечувствительность к данному раздражителю, – скажем, перед сезоном цветения березы. Для достижения хорошего результата, как правило, требуется от 20 до 30 доз.
Такие вакцины запрещено использовать для профилактики, потому что люди реально могут получить аллергию.
В гипоаллергенных вакцинах содержится искусственный препарат. Аллергенность его снижена до нуля, но при этом генный состав позволяет сохранить терапевтический потенциал. Поэтому такие вакцины можно использовать не только для терапии, но и для профилактики.

Вакцины нового поколения можно использовать как для терапии, так и для профилактики аллергии.
Фото: Shutterstock
У нас создана платформа для разработки и изучения вакцин нового поколения совместно с Венским медуниверситетом, где работает известный ученый, профессор Рудольф Валента. Первой была создана вакцина от аллергии на пыльцу березы – это самый распространенный аллерген в нашей стране. Тем более что его структура очень похожа на другие аллергены – яблока, персика, сои и арахиса. Если у человека есть болезненная реакция на цветение березы, с высокой долей вероятности разовьется пищевая перекрестная аллергия на яблоки и персики. Мы исключили токсичные свойства березового аллергена, получив гипоаллергенную вакцину.
На безопасность и эффективность вакцина уже проверена, она реально работает и не вызывает негативных реакций. Исследования показали, что достаточно 3–5 доз вакцины, чтобы выработать стойкую защиту организма.
7. Пациентов – под круглосуточный контроль
Пилотный проект Минздрава России начался в 2022 году в рамках инициативы «Персональные медицинские помощники». В нем принимают участие несколько тысяч пациентов и врачи НМИЦ кардиологии им. академика Е.И. Чазова и НМИЦ эндокринологии Минздрава России.
Пациентам с гипертонией и диабетом, которые подписали согласие на участие в проекте, выданы диагностические приборы, данные с которых поступают на цифровую платформу для дальнейшей обработки. Контролируют артериальное давления и частоту пульса у пациентов с сердечно-сосудистыми заболеваниями, показатели сахара крови у людей с сахарным диабетом.
Благодаря системе лечащий врач в оперативном режиме собирает данные о пациенте – это влияет на качество принимаемых решений, позволяет оперативно скорректировать терапию.
К концу 2024 года планируется охватить дистанционным мониторингом 25 тысяч пациентов. Если проект будет признан удачным, персональные медицинские помощники появятся у многих людей с хроническими заболеваниями.

Благодаря системе дистанционного мониторинга врачу не надо вызывать пациента в клинику, чтобы узнать его давление или уровень сахара.
Фото: Shutterstock
Материал из спецвыпуска "Комсомольской правды" "Время новых дел", посвященного ПМЭФ-2023
