Остеопороз у женщин: способы и средства лечения
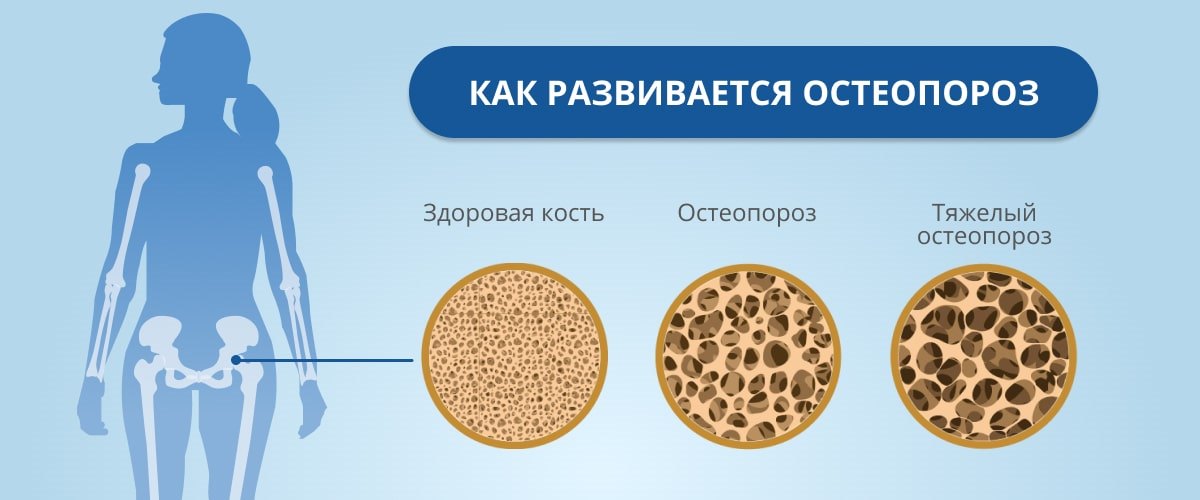
Остеопороз — это заболевание, для которого характерно снижение костной массы и нарушение микроархитектоники костной ткани. Говоря ненаучным языком, кости становятся настолько хрупкими, что могут ломаться при минимальной травме и даже при кашле, чихании, неловком движении.
Содержание статьи:
Определяющее значение в возникновении остеопороза имеют нарушения обмена кальция, витамина D, а также фосфора[1]. Болезнь может развиться независимо от пола и возраста человека. Однако большая часть (около 80 %) пациентов с остеопорозом — это женщины в постменопаузе[2]. Чем это объясняется, как лечить остеопороз у женщин и какие методы используются для профилактики, расскажем в статье.
К сведению
Основной источник представленной в статье информации — клинические рекомендации Минздрава РФ от 2021 года[3]. В их разработке принимали участие российские ассоциации ревматологов, эндокринологов, травматологов-ортопедов, гинекологов-эндокринологов, общественная организация «Российская ассоциация по остеопорозу», общероссийская общественная организация «Российская ассоциация геронтологов и гериатров».
Почему у женщин развивается остеопороз
Развитие болезни может быть связано с генетической предрасположенностью, образом жизни, сопутствующими заболеваниями, приемом некоторых лекарств, возрастными изменениями[4]. В зависимости от причин можно выделить две формы заболевания: вторичный и первичный остеопороз.
Вторичный остеопороз[5]
Спровоцировать вторичный остеопороз могут генетические заболевания (например, муковисцидоз, болезни накопления гликогена, синдром Элерса — Данло), гормональные и эндокринные нарушения, патологии органов ЖКТ (в частности, мальабсорбция, панкреатит, билиарный цирроз), нарушения кроветворения, ревматологические и аутоиммунные заболевания, неврологические и костно-мышечные патологии (эпилепсия, мышечная дистрофия, инсульт). Также к вторичному остеопорозу может привести алкоголизм, избыточное содержание в организме витамина A, выраженный дефицит веса, погрешности питания (нехватка кальция и авитаминоз D, переизбыток соли).
Что касается лекарственных препаратов, способных спровоцировать развитие остеопороза, то в их числе противоэпилептические и гормональные средства, антикоагулянты, антидепрессанты, барбитураты.
То, как лечится вторичный остеопороз у женщин, зависит от первопричины: терапия направлена прежде всего на устранение основного заболевания.
Первичный остеопороз
Даже в целом здоровый человек, придерживающийся правил ЗОЖ, не застрахован от развития остеопороза. Более того, вторичная форма заболевания встречается всего у 5 % женщин и 20 % мужчин с остеопорозом[6], остальные случаи болезни приходятся на первичную форму. Как правило, заболевание развивается ближе к 50 годам[7].
Дело в том, что постепенное уменьшение костной массы — естественный и неизбежный процесс. При этом у женщин минеральная плотность костей (МПК) снижается быстрее, чем у мужчин: с наступлением климакса замедляется выработка половых гормонов эстрогенов, от которых во многом зависит МПК.
Заболевание может носить и смешанный характер: например, в случае остеопороза у женщины после 50 лет, принимающей глюкокортикоиды, определить первопричину снижения плотности костей крайне сложно.
Диагностика
«Безмолвная эпидемия» — неспроста так называют остеопороз. Болезнь развивается постепенно и не имеет выраженных симптомов. Но, несмотря на отсутствие симптоматики, остеопороз — опасная проблема. Как уже было сказано, если минеральная плотность костей существенно понижена, перелом возможен даже без травматического вмешательства.
Наибольшую опасность несет перелом бедренной кости — в таком случае потребуется операция. А чаще встречаются патологические переломы тел позвонков. К слову, они имеют яркие клинические проявления: боль в спине и шее, натяжение связок позвоночника, нарушение вдоха, изжога, расстройства стула. При такой симптоматике обращение к врачу обязательно.
Но, конечно, дожидаться проявлений болезни — это не лучшая идея. Каждой женщине после 40 лет стоит периодически проходить обследование на остеопороз. Кстати, не все знают, какой врач лечит остеопороз у женщин. Для начала разберемся с этим вопросом, а затем расскажем, как проводится диагностика.
Итак, трудности возникают неспроста, ведь проблемами остеопороза занимаются врачи разных специальностей — все зависит от особенностей течения болезни:
- Терапевт. Может самостоятельно заниматься лечением простых форм первичного остеопороза, при необходимости перенаправляет к узкому специалисту.
- Травматолог-ортопед. Обращение к терапевту целесообразно при отсутствии травм. Если же перелом уже случился, врачом для первичного обращения является травматолог.
- Ревматолог. Этот специалист должен быть задействован в терапии, если остеопороз является следствием аутоиммунного заболевания.
- Гинеколог-эндокринолог. К этому врачу женщине следует обратиться в случае первичного и вторичного остеопороза, развившегося на фоне гормональных нарушений.
Диагностика начинается со сбора анамнеза. Врач выслушает жалобы пациента, а также оценит индивидуальную 10-летнюю вероятность основных переломов. Для этого применяется одобренный ВОЗ и Минздравом алгоритм FRAX (Fracture Risk Assessment Tool). Среди факторов риска, по которым врач будет оценивать ситуацию:
- возраст. Как уже было отмечено, наиболее высок риск развития остеопороза у женщин в постменопаузальный период;
- низкий индекс массы тела;
- предшествующий перелом;
- перелом бедра у родителей;
- частое употребление алкоголя, курение;
- прием глюкокортикоидов;
- наличие ревматоидного артрита.
После сбора информации врач перейдет к физикальному обследованию. О развитии остеопороза могут сигнализировать снижение роста на 2 см и более за один–три года, складки кожи на спине и боках, впалость грудной клетки[8].
Что касается инструментальной диагностики, то наиболее точный метод — двухэнергетическая рентгеноденситометрия поясничного отдела позвоночника и проксимального отдела бедренной кости[9]. Такое исследование позволяет безболезненно для пациента измерить минеральную плотность костной ткани. Подготовка к процедуре минимальна: за несколько дней до нее рекомендуется избегать применения контрастных препаратов, а также препаратов кальция — они могут искажать результаты. На исследование стоит приходить в одежде без металлических элементов, часы, цепочки и другие аксессуары придется снять.
К сведению
Минздрав России признает двухэнергетическую рентгеноденситометрию безопасным диагностическим методом и приводит следующие данные для сравнения: уровень лучевой нагрузки при проведении исследования в 10 раз меньше, чем при стандартной рентгенографии легких[10].
Для того чтобы установить причину, а также подобрать оптимальную схему лечения остеопороза у женщин, врач может направить и на другие диагностические мероприятия: на анализы крови и мочи, рентгенографию грудного и поясничного отделов позвоночника, иногда требуется КТ или МРТ.
Лечение и профилактика остеопороза
Как лечить остеопороз у женщин?
Лекарства, применяемые в рамках медикаментозной терапии, можно условно разделить на две группы[11]:
- средства для антирезорбтивной терапии — подавляют разрушение костной ткани;
- анаболические средства — усиливают костеобразование.
Подбор лекарства осуществляется с учетом специфики течения остеопороза, наличия сопутствующих заболеваний и особенностей организма больного. У пациентов с впервые диагностированным тяжелым остеопорозом наиболее предпочтительно начинать терапию с анаболических препаратов и затем переходить на антирезорбтивные. В любом случае медикаментозная терапия проводится только под наблюдением специалиста. Кроме того, в процессе лечения периодически требуется рентгеноденситометрия: исследование позволит врачу оценить прибавку минеральной плотности костей и определиться, как бороться с остеопорозом у женщины далее.
Как правило, лекарственная терапия длится обычно не менее трех лет, но первый эффект может быть заметен уже через год. Минздрав отмечает, что современные средства от остеопороза у женщин удобны в применении и обладают высокой эффективностью, позволяя значительно сокращать риск переломов и повышать костную плотность. При этом любое из лекарств обычно назначается в комбинации с препаратами кальция и колекальциферола (витамина D3).
Рекомендация Минздрава
Все препараты для лечения остеопороза должны назначаться в сочетании с препаратами кальция (500–1000 мг в сутки) и витамина D3 (минимум 800 МЕ в сутки) — эффективность лекарственной терапии была продемонстрирована именно в данной комбинации[12].
К хирургическому лечению остеопороза у женщин прибегают нечасто: операция рекомендуется пациентам с патологическим переломом проксимального отдела бедренной кости.
Профилактические меры
Состояние костей во многом зависит от образа жизни и питания. И, конечно, идеально, если человек придерживался здорового образа жизни в период набора максимума костной массы, то есть до 25–30 лет[13]. Ведь чем больше «пик костной массы», тем позже разрушение достигнет той степени, за которой следует перелом. Но в любом случае никогда не поздно взяться за свое здоровье: так или иначе профилактические меры помогут снизить риск разрушения костной ткани.
Итак, для предупреждения остеопороза важно:
- Заниматься физкультурой.
На состояние костей благоприятно влияют ходьба, бег, плавание, теннис. Причем полезны только умеренные физнагрузки: активный спорт может, наоборот, негативно сказываться на минеральной плотности костей[14].
- Избегать вредных привычек.
Негативно влияет на МПК табакокурение. Такая пагубная привычка не только мешает усвоению кальция, но и способствует раннему началу климакса. Частое употребление алкоголя — даже в небольших количествах — ведет к недостатку питательных веществ и потере костной массы.
- Следить за уровнем кальция и витамина D в организме.
В рационе стоит включать сыр, творог и другие нежирные молочные продукты, орехи, шпинат, брокколи, сардины и прочие рыбные консервы с костями, кунжут.
Чтобы получить витамин D, необходимый для усвоения кальция, нужно гулять в дневное время: витамин вырабатывается в коже под воздействием ультрафиолетовых лучей.
Дефицит кальция и витамина D, от которых зависит здоровье костей, диагностируется примерно у 70 % женщин в постменопаузальном периоде[15]. И это неудивительно: во-первых, составить рацион таким образом, чтобы в нем содержалась суточная норма питательных веществ — непростая задача. Да и ежедневные прогулки на свежем воздухе доступны не всем, не говоря уже о том, что во многих регионах России солнечная погода — редкость. Кроме того, с возрастом усвояемость кальция из пищи и выработка «солнечного витамина» в коже существенно снижаются. Поэтому для женщин в период климакса может быть актуален профилактический прием средств, содержащих эти вещества. Но в любом случае стоит проконсультироваться с врачом: специалист оценит состояние костной ткани, учтет анамнез и определит, чем лечить остеопороз у женщин или какие меры принять для предупреждения болезни.

Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.