Что такое вагинальный кандидоз и как его лечат?
Вагинальный кандидоз (ВК) — это инфекционное заболевание мочеполовой системы[1], вызываемое дрожжеподобными грибами рода Candida, и одна из самых частых причин обращения женщин к гинекологам. Кандидоз есть в анамнезе примерно у 75% пациенток, и большинство из них за свою жизнь сталкивается с этим диагнозом не единожды[2].
Содержание статьи:
Причины вагинального кандидоза разнообразны. Его может вызвать прием антибиотиков, гиповитаминоз, нарушение работы щитовидки, чрезмерная или недостаточная гигиена половых органов, различные хронические болезни… Но корень проблемы, как правило, один — ослабленная иммунная система[3]. Дело в том, что наличие грибов рода Candida в составе микрофлоры влагалища — это норма. Однако при ослаблении защитных сил организма их количество увеличивается в несколько раз, и тогда может возникнуть ВК. Пик заболеваемости приходится на возраст 20–40 лет.
При правильном подходе болезнь достаточно легко поддается терапии. Главное — вовремя принять меры и правильно подобрать медикаменты. Расскажем о том, как распознать и чем лечить вагинальный кандидоз.
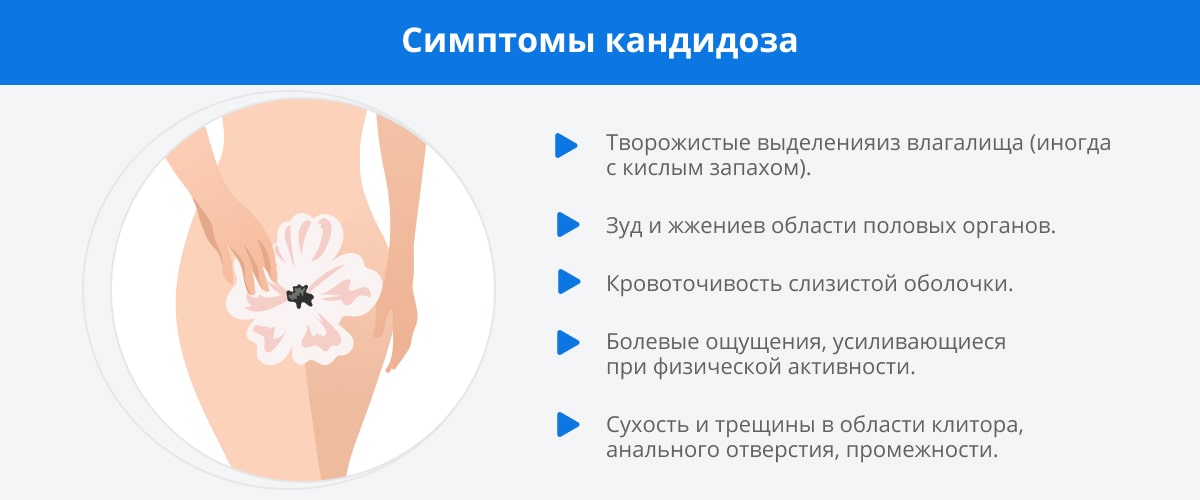
Как проявляется вагинальный кандидоз: симптомы заболевания
В род Candida входит около 150 видов грибов. Виновниками вагинального кандидоза в большинстве случаев становится вид Candida albicans, на втором и третьем месте — Candida tropicalis и Candida parapsilosis. Симптоматика кандидоза практически не меняется в зависимости от возбудителя, при этом определение патогена важно для подбора оптимального лекарства. Клинические проявления больше зависят от формы заболевания. Всего их три[4]:
- Кандидоносительство. При этой форме заболевания симптомы отсутствуют.
- Острая форма. Острый вагинальный кандидоз у женщин длится не более двух месяцев. Для этой формы характерны такие симптомы, как зуд и боль в области половых органов, усиливающиеся при ходьбе, мочеиспускании, во время менструации и полового акта. В числе визуальных признаков отмечаются отечность, точечные эрозии, кровоточивость слизистой. Второй по частоте симптом (после зуда) — белые творожистые выделения из влагалища. Из-за них вагинальный кандидоз в быту называют молочницей.
- Хроническая (рецидивирующая) форма. Рецидивирующей болезнь считается, если симптомы проявляются четыре раза в год и чаще. В межрецидивный период жалобы у пациенток могут отсутствовать, однако при осмотре гинеколог может наблюдать у больной трещины в паховой области, дряблость и бурую окраску половых органов, слабый белый или сероватый налет. При этом хронический кандидоз может быть персистирующим: в этом случае симптомы молочницы сохраняются постоянно, хотя выраженность их может меняться.
Стоит отметить, что признаки вагинального кандидоза характерны и для некоторых других инфекционных заболеваний. Поэтому, столкнувшись с неприятными симптомами, следует отправиться к гинекологу. Чтобы поставить верный диагноз, он соберет анамнез, проведет осмотр и, скорее всего, возьмет мазок. Процедура эта безболезненная: врач специальным одноразовым тампоном или стерильной петлей соберет слизь и налет с задней и боковых стенок влагалища. Лечение будет назначено уже на первом приеме. Позже, когда придут результаты исследования, гинеколог при необходимости скорректирует схему терапии.
Чем лечить?
Лечение грибковой инфекции невозможно без применения медикаментов. Эти патогены устойчивы даже к некоторым видам лекарств, не говоря уже о том, что народные методы против них и вовсе бессильны. К тому же спринцевания травами и другие «бабушкины» способы могут усугубить проблему: вымыть здоровую флору из влагалища, привести к аллергическим реакциям.
О том, чтобы отказаться от лечения вагинального кандидоза, не может быть и речи. Сама по себе грибковая инфекция не прекратится. Без терапии грибки активно размножаются и, что самое неприятное, могут распространиться на внутренние органы. Постоянная молочница часто (примерно в 70% случаев) приводит к осложнениям: циститу и пиелонефриту, эрозии шейки матки и другим болезням. Когда инфекция поражает мочевой канал, возникает урогенитальный кандидоз. Кроме того, если кандидоз рецидивирует, то это может стать преградой для зачатия ребенка, причиной внутриутробного заражения плода, невынашивания беременности и даже бесплодия. Таковы негативные последствия затяжной молочницы.
Итак, при ВК обязательна медикаментозная терапия. И подбирать ее должен специалист. Мы же лишь в общих чертах расскажем о том, какие препараты могут быть использованы.
Как правило, при лечении вагинального кандидоза предпочтение отдается комплексному подходу. Во-первых, если причиной молочницы стало другое заболевание, необходимо бороться и с ним. Во-вторых, потребуется этиотропное (направленное против возбудителя) лечение: врач подберет противогрибковый препарат, активные вещества которого способны разрушить колонии выявленного вида грибка. В-третьих, учитывая, что молочница, особенно с частыми обострениями, обычно является следствием слабого иммунитета, стоит уделить внимание укреплению защитных сил организма, иначе в скором времени болезнь может вернуться. И прежде всего укреплять нужно местный иммунитет. Стоит сказать, что связь кандидоза и иммунитета работает и в обратную сторону: пытаясь побороть грибковую инфекцию, организм растрачивает свои ресурсы и становится уязвимым и к другим патогенам.
В рамках этиотропного лечения могут применяться средства местной терапии и системные препараты. Если кандидоз еще не перешел в тяжелую стадию, целесообразно прибегнуть к местным препаратам: вагинальным таблеткам или суппозиториям: их активные вещества практически не всасываются со слизистых и не оказывают негативного воздействия на внутренние органы.
Например, нередко используются местные средства на основе натамицина. Это вещество воздействует на клеточную оболочку грибков Candidа, тем самым нарушая их работу и останавливая размножение[5]. Одним из средств на основе натамицина являются вагинальные суппозитории «Примафунгин» (номер в Государственном реестре лекарственных средств: ЛП-000411[6]). Препарат выпускается в виде вагинальных свечей и не оказывает системного воздействия на организм. Основа свечей — глицерид «Суппоцир АМ» — позволяет равномерно распределить лекарственное вещество по всей поверхности слизистой оболочки и обеспечить максимально длительное воздействие. Средство имеет минимум побочных действий и противопоказаний[7]. Его применение возможно даже при беременности и во время кормления грудью. По большому счету, лекарство не может применяться лишь у людей с гиперчувствительностью к его компонентам. А «побочки» ограничиваются риском легкого раздражения и жжения в месте введения. Врач может назначить индивидуальную схему применения, но в большинстве случаев она такая: в течение 3–6 суток необходимо вводить во влагалище по одной свече, процедуру желательно проводить перед сном. Упаковка «Примафунгина», которой хватит на трехдневный курс лечения, стоит около 170 рублей[8].
К сведению
Курс лечения, рекомендованный врачом, важно пройти до конца, даже если проявления кандидоза пропали раньше. Дело в том, что исчезновение симптомов не означает полной победы над грибком и преждевременная отмена терапии может привести к рецидиву заболевания, а также развитию у патогенов устойчивости к лекарству.
В случае если местное лечение неприменимо или безрезультатно, врач назначит системные препараты. Начинать с них терапию нецелесообразно, так как они отличаются достаточно широким спектром противопоказаний и побочных эффектов: применение системных противогрибковых средств может негативно сказаться практически на каждом органе. Если все же возникла необходимость, могут быть использованы, например, капсулы с флуконазолом, который ингибирует активность ферментов грибов[9]. Флуконазол не эффективен в случае, если молочница вызвана возбудителем C. non-albicans. Флуконазол не применяется у несовершеннолетних пациентов, а также у беременных и кормящих грудью женщин; соблюдать осторожность следует пациенткам с нарушениями функции почек, печени, сердца. И это лишь малая часть ограничений[10]. При остром ВК флуконазол применяют однократно в дозировке 150 мг. Для снижения риска рецидивов врач может назначить и поддерживающую терапию, тогда по 150 мг флуконазола нужно принять в первый, четвертый и седьмой день лечения, а далее — по капсуле раз в неделю (длительность — до полугода). Одна капсула флуконазола обойдется примерно в 150 рублей[11].
Что касается укрепления иммунитета, то сейчас на фармацевтическом рынке можно найти местные иммуномодуляторы, применяемые именно при молочнице. Использование таких средств в рамках лечения хронического вагинального кандидоза в комплексе с антимикотическими препаратами может помочь снизить риск развития рецидивов[12]. Особенно актуально это с учетом того, что за последние 30–40 лет во всем мире наблюдается рост устойчивости к противогрибковым препаратам[13]. К местным иммуномодуляторам относится препарат «Гепон» (номер в Государственном реестре лекарственных средств: Р N000015/01[14]). Лекарство призвано ускорить процесс борьбы с грибком, а также снизить выраженность симптоматики кандидоза. Кроме того, «Гепон» используется в профилактических целях. Цена средства — около 3000 рублей[15]. На первый взгляд эта сумма может показаться высокой. Однако стоит принять во внимание, что препарат способствует снижению числа рецидивов кандидоза и увеличению длительности межрецидивного периода[16]. Поэтому можно говорить о том, что в долгосрочной перспективе такие расходы окупаются.
Коль уж мы затронули тему профилактики кандидоза, скажем и о других предупреждающих мерах[17]. Во-первых, столкнувшись с кандидозом, стоит пройти обследование на скрытые заболевания (особенно мочеполовой системы) и заняться их лечением. Во-вторых, важно правильно питаться: жесткие диеты ослабляют организм. В-третьих, по той же причине необходимо отказаться от вредных привычек, если таковые имеются.
Любое медикаментозное лечение стоит согласовывать с врачом. Лекарства имеют противопоказания, и не все из них получится учесть без специального образования. В частности, неспециалисту сложно оценить взаимодействие препаратов, а, к примеру, многие системные противогрибковые средства плохо сочетаются с другими медикаментами. К тому же стоит учесть, что молочницу вызывают различные грибы Candida. Поэтому только врач может адекватно оценить, как вылечить вагинальный кандидоз в конкретном случае.
*** Материал не является публичной офертой. Информация о стоимости указана для ознакомления и актуальна на октябрь 2021 года.

Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.