Врач-реаниматолог красной зоны: Медикаментозный сон защищает головной мозг больных, которые попадают на ИВЛ
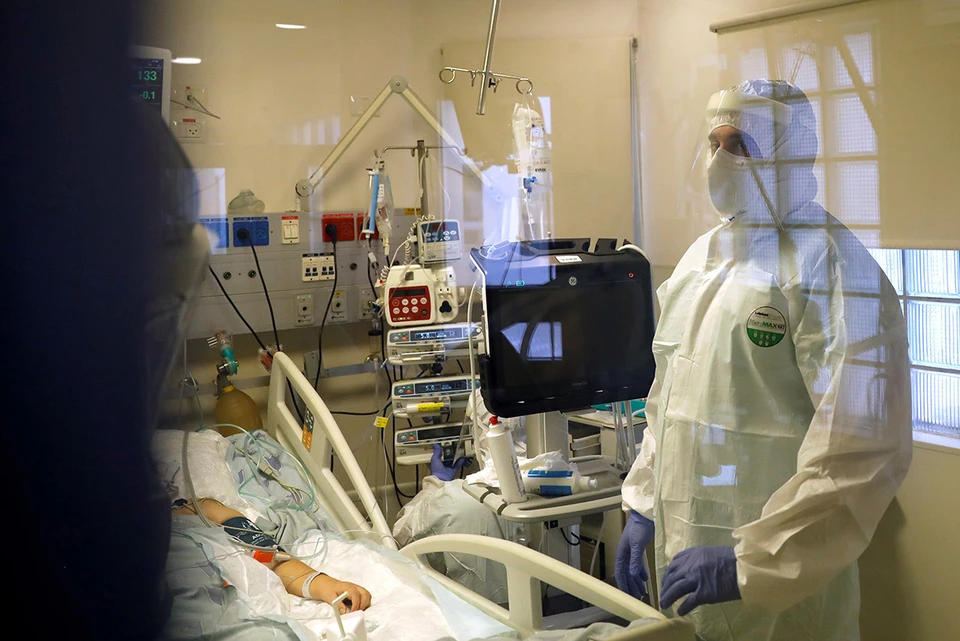
Что важно знать и понимать людям, чьи близкие из-за ковида или других заболеваний попали в реанимацию и подключены к спецаппаратуре для поддержания жизни?
Фото: REUTERS.
18 июня 2021 года певицу МакSим ввели в медикаментозный сон и подключили к аппарату ИВЛ (искусственной вентиляции легких). 28 июня стало известно, что пациентку перевели на аппарат ЭКМО - фактически это внешний «протез» легких и сердца (подробности см. ниже). А 3 августа пришла обнадеживающая новость: артистку сняли с ЭКМО, она уже в сознании! Через неделю ее и вовсе перевели из реанимации в палату.
Что это - уникальный случай спасения, практически чудо? Или все-таки не редкость? Что важно знать и понимать людям, чьи близкие из-за ковида или других заболеваний попали в реанимацию и подключены к спецаппаратуре для поддержания жизни? Каковы шансы на выздоровление и возвращение к нормальной жизни? «Комсомолка» постаралась найти ответы на эти вопросы.
МЕТОД ПОСЛЕДНЕЙ НАДЕЖДЫ
- ЭКМО - метод последней надежды при COVID-19 (и не только при этой болезни. - Ред.), - пишет на своей странице в соцсети врач-кардиохирург, заведующий операционным отделением Центра сердечно-сосудистой хирургии Главного военного клинического госпиталя им. Н.Н.Бурденко Алексей Федоров. И поясняет: аппарат ЭКМО - экстракорпоральной мембранной оксигенации - объединяет в себе искусственное сердце и искусственное легкое.
Это относительно небольшое устройство с набором полых трубок - канюль. У аппарата два основных «узла»: насос и оксигенатор. Первый методично прокачивает кровь, второй насыщает ее кислородом, описывает Федоров. Фактически происходит поддержание жизни за счет механизмов вне тела: кровь пациента прогоняют через аппарат, обогащают кислородом и возвращают обратно. Для этого канюли вводят в сосуды (в вены и артерии либо только в вены в зависимости от медпоказаний), а сам аппарат работает, находясь рядом.
Процедура подключения и ведения пациента на ЭКМО крайне сложная, требует высокого мастерства и длительного опыта. Нужна большая команда специалистов. «В обычной больнице аппарат подключать неоправданно. Слишком высок риск ошибки и фатального исхода», - отмечает Алексей Федоров. По его подсчетам во всей России на сегодня примерно 100 аппаратов ЭКМО, которые находятся в специально созданных центрах. Один из таких центров оборудован в 52-й городской клинической больнице Москвы, где уже больше полутора месяца находится Марина Абросимова (певица МакSим). При этом на ИВЛ и ЭКМО попадает в целом около 5% заболевших ковидом, то есть примерно каждый двадцатый. Что происходит с организмом, подключенным к специальной аппаратуре в реанимации - об этом мы поговорили с опытным врачом-реаниматологом, работающим в красной зоне одного из ковидных госпиталей, кандидатом медицинских наук Георгием Арболишвили.

Певица МакSим.
Фото: Евгения ГУСЕВА. Перейти в Фотобанк КП
«ЭТО НЕ КОМА И НЕ НАРКОЗ»
- Георгий Нодаревич, нередко можно услышать, что при подключении к ИВЛ больных вводят в искусственную, или медикаментозную кому…
- Нет, это совершенно неверное представление! Речь идет ни в коем случае не о коме. Правильно это называется медикаментозный сон. В кому человек впадает из-за тяжелого поражения мозга - после инсульта, черепно-мозговых травм и т.д. Мы же при подключении к ИВЛ вводим пациента в медикаментозный сон именно для того, чтобы защитить мозг. Это называется нейропротекция. Кроме того, такой сон выполняет и другие задачи.
- Какие?
- Аппарат ИВЛ частично заменяет функцию легких, помогает им дышать. Для этого в трахею пациента через горло вводится специальная трубка, соединенная с аппаратом ИВЛ. Это болезненно и дискомфортно. А в таком состоянии, как правило, можно находиться достаточно долго, иногда до нескольких недель, а то и месяцев. Поэтому мы применяем седативные препараты и обезболивание. С их помощью поддерживается медикаментозный сон.
- Это как наркоз?
- Наркоз более широкое понятие. В первую очередь он предполагает мощное обезболивание. После интубации (введения трубки в трахею) для ИВЛ постоянное введение очень сильных обезболивающих, как правило, не требуется. Мы используем более мягкие средства, обычно можно обойтись одним препаратом, который вызовет сон и человеку будет комфортно. У пациента отключается сознание, он спит и не чувствует каких-то неприятных ощущений.
- То есть пациенты на ИВЛ всегда без сознания?
- Поначалу, как правило, да. Если поддержку дыхания с помощью ИВЛ нужно обеспечивать длительное время — в среднем дольше 5-7 дней — пациенту делают разрез на горле и вставляют трахеостомическую трубку. Искусственная вентиляция легких через нее гораздо комфортнее для человека, чем ИВЛ через эндотрахеальную трубку, которая вводится на начальном этапе (см. выше). Некоторым пациентам трахеостомическая трубка позволяет даже самостоятельно питаться (не только через зонд) и в целом значительно снижает дискомфорт. В отдельных случаях может быть принято решение о частичном выводе из медикаментозного сна. Человек может находиться в сознании, активизироваться, еще будучи в отделении реанимации и интенсивной терапии.
СТРАДАЕТ ЛИ МОЗГ
- Люди нередко переживают: если больной побывал на ИВЛ, долго находился в медикаментозном сне, то какие-то функции мозга могут отказать: память, способность управлять руками-ногами. Такое бывает?
- Поймите: сама искусственная вентиляция легких не имеет прямых негативных эффектов. Это поддерживающий, защитный, лечебный метод, позволяющий частично заменять функцию легких, пока они не справляются сами. Что касается мозга, то, как я сказал, медикаментозный сон создает дополнительную защиту от повреждений нервных клеток в первую очередь из-за недостатка кислорода, нарушения кровообращения, тяжелого воспалительного процесса.
Другое дело, что сама инфекция, коронавирус или другой возбудитель, может проникать в ткани мозга и поражать их. Также к разрушению нервных клеток при COVID-19 могут привести сильные воспалительные процессы, которые запускаются в организме в ответ на распространение коронавируса. Плюс головной мозг больного может пострадать от гипоксии (нехватки кислорода) еще до подключения к ИВЛ. Все это может негативно сказываться на когнитивных способностях. Но именно медикаментозный сон подобных последствий не дает, как это часто ошибочно представляют. Повторю: он действует как защита от дальнейших повреждений головного мозга.
ЧТО ПРОИСХОДИТ С ПОЧКАМИ
- Если говорить о других органах кроме мозга - что с ними происходит, когда человек подключен к аппарату ИВЛ?
- Поскольку это метод, протезирующий потерянную функцию легких, то прямых повреждающих воздействий на остальные органы нет. Другое дело, что при долгом пребывании на ИВЛ, особенно пациентов с тяжелым ковидом, могут развиваться осложнения основного заболевания, присоединяться так называемые вторичные инфекции, развивается астенизация и т.д.
- Правда ли, что пациентов на ИВЛ подключают еще и к аппарату искусственной почки?
- Нет, если у человека изначально нет тяжелых заболеваний почек, требующих такого метода, то искусственную почку (на медицинском языке это называется заместительная почечная терапия - ЗПТ) не применяют. Тяжелым пациентам в отделении реанимации и интенсивной терапии устанавливают специальные катетеры, чтобы обеспечить нормальный отток мочи и подсчет темпа диуреза (то есть объема мочи, который пациент выделяет в течение определенного количества времени). Мы это постоянно мониторируем. ИВЛ непосредственно на работу почек не влияет.
ВОПРОС В ТЕМУ
Могут ли повредиться голосовые связки
- Георгий Нодаревич, когда пациент на ИВЛ долго находится с трубкой в трахее или ему делают разрез на горле для установки трахеостомы - могут ли пострадать голосовые связки, какие-то другие элементы, из-за чего человек впоследствии не сможет разговаривать, петь?
- Когда пациенты длительное время обездвижены и голосовые связки не работают, то после удаления трубки какое-то время людям тяжело говорить. Но это, как правило, легко восстанавливается, и серьезных проблем в дальнейшем не возникает.
«ПОДКЛЮЧЕНИЕ К ИВЛ И ЭКМО НИ В КОЕМ СЛУЧАЕ НЕ ПРИГОВОР!»
- Какие максимальные сроки пребывания пациентов на ИВЛ были в вашей практике?
- Никаких ограничительных «лимитов» нет. Это может быть сколь угодно долго. У нас были пациенты, которые находились на ИВЛ по несколько месяцев. Максимум на моей памяти - 5 месяцев. При этом в течение времени для одного пациента могут применяться разные формы ИВЛ – они могут различаться по степени кислородной поддержки, по степени аппаратной поддержки
- Если человек был подключен к ИВЛ очень долго, скажем, три или даже пять месяцев, может ли он потом полностью вернуться к нормальной жизни? Или, скорее всего, станет инвалидом?
- Такой закономерности - получения инвалидности после пребывания ИВЛ - ни в коем случае нет. Вся идея интенсивной терапии заключается в том, чтобы помочь человеку пережить критическое, жизнеугрожающее состояние, вылечить процесс, который привел к этому состоянию, и не дать пациенту умереть. При этом, временно протезируя функции какого-либо органа - скажем, легких при ковиде с помощью ИВЛ - мы обеспечиваем условия для восстановления такого органа. Другое дело, что у людей организм может быть поврежден основной болезнью и сопутствующими патологиями в разной степени, пациенты имеют различный резерв восстановления. Это уже индивидуальные особенности, и от них многое зависит. Но подключение к ИВЛ ни в коем случае не приговор.
- А подключение к ЭКМО (экстракорпоральная мембранная оксигенация)? В разных источниках встречаются данные: если дошло до ЭКМО, то выживают единицы, в лучшем случае - один из десяти.
- Нет, это не так. ЭКМО – такой же метод протезирования, как и искусственная вентиляция легких, только более продвинутый. Существует два вида ЭКМО – поддерживающая легкие (ВВ-ЭКМО) и поддерживающая сердце (ВА-ЭКМО). В отличие от других методов органного протезирования ЭКМО может обеспечить тотальное замещение потерянной функции органа (легких или сердца).
Да, это тяжелая артиллерия, последний уровень респираторной поддержки (в случае, например, тяжелой пневмонии), на него попадают самые сложные пациенты. Надо понимать, что это люди, которым ИВЛ уже не помогает справиться с тяжелейшим расстройствами дыхания, поэтому без ЭКМО они обречены.
Но то, что это почти равно минимальным шансам на выживание - неправда. Как и в случае с любой другой методикой органного протезирования, мы ждем восстановления работы легких, временно полностью обеспечивая их функцию извне. И когда легкие восстанавливаются, ЭКМО удаляется.
При этом сам процесс восстановления, опять же, зависит от множества факторов: степени исходного поражения легких, возраста, коморбидного фона (то есть наличия других тяжелых заболеваний. - Ред.), развития тех или иных осложнений в процессе лечения. В целом, по мировым и российским данным выживает 30-45% пациентов, находящихся на ЭКМО. Еще раз хочу подчеркнуть: без этого метода они были бы обречены на летальный исход.
Безусловно, ведение пациентов на ЭКМО требует очень высокой квалификации врачей, слаженной командной работы различных специалистов (в первую очередь реаниматологов) и непрерывного, тщательного контроля состояния больного.
ЧИТАЙТЕ ТАКЖЕ
"Меня вытащили с того света": певица МакSим вышла на связь с поклонниками из реанимации
38-летняя артистка пока слабенькая, но не устает благодарить врачей и Бога за жизнь (подробно)